رژیم غذایی در دوران شیردهی یعنی الگویی از تغذیه که هم نیازهای بدن مادر را تامین کند و هم کیفیت و مقدار شیر مادر را در سطح مطلوب نگه دارد. سوال اصلی اغلب مادران این است: «آیا غذایی که میخورم واقعاً روی شیر من و حال نوزادم اثر میگذارد؟» پاسخ کوتاه و علمی این است: بله، اما نه به شکل اغراقشدهای که گاهی شنیده میشود. بدن مادر در دوران شیردهی روزانه مقدار قابلتوجهی انرژی و مواد مغذی صرف تولید شیر میکند. اگر این نیازها از طریق تغذیه مناسب جبران نشود، بدن مادر از ذخایر خود استفاده میکند؛ موضوعی که میتواند به خستگی مزمن، ریزش مو، کمبود ریزمغذیها و حتی افت کیفیت زندگی مادر منجر شود، حتی اگر حجم شیر ظاهراً طبیعی باقی بماند.
برای درک سادهتر، میتوان بدن مادر شیرده را به یک کارخانه فعال تشبیه کرد که بدون توقف در حال تولید است. اگر مواد اولیه این کارخانه بهاندازه و باکیفیت نباشد، تولید ادامه پیدا میکند، اما هزینه آن مستقیماً از سرمایه اصلی کارخانه یعنی سلامت مادر پرداخت میشود. هدف رژیم غذایی در دوران شیردهی این است که این تعادل بهدرستی حفظ شود؛ نه افراط، نه محرومیت، نه محدودیت.
در ادامه این مطلب از وبسایت استاد، بهصورت مرحلهبهمرحله بررسی میشود که رژیم غذایی برای شیردهی دقیقاً چیست، چه مواد غذایی ضروری هستند، چه خوراکیهایی باید محدود شوند و چگونه میتوان بدون آسیب به شیردهی، انرژی کافی و حتی کنترل وزن را تجربه کرد.
رژیم غذایی برای شیردهی چیست و چرا اهمیت دارد؟
رژیم غذایی برای شیردهی به مجموعهای از انتخابهای غذایی گفته میشود که با هدف تأمین نیازهای افزایشیافته بدن مادر و حمایت از فرآیند تولید شیر طراحی میشود. این رژیم به معنای خوردن غذاهای خاص و عجیب یا پرهیزهای سختگیرانه نیست و بر پایهی تنوع غذایی، دریافت کافی انرژی و تأمین ریزمغذیهای ضروری شکل میگیرد.
اهمیت این رژیم از آنجا ناشی میشود که بدن مادر در دوران شیردهی وارد یک فاز متابولیک فعال میشود. تولید روزانه شیر مادر بهطور متوسط به ۵۰۰ تا ۷۰۰ کیلوکالری انرژی نیاز دارد. اگر این انرژی و مواد مغذی از طریق غذا دریافت نشود، بدن مادر برای حفظ شیردهی از ذخایر خود استفاده میکند. این موضوع در کوتاهمدت ممکن است محسوس نباشد، اما در بلندمدت میتواند به ضعف عمومی، کاهش تمرکز، کمخونی، کاهش تراکم استخوان و افت ایمنی منجر شود.
از سوی دیگر، ترکیب شیر مادر کاملاً ثابت نیست. اگرچه بدن مادر تا حد زیادی کیفیت شیر را حفظ میکند، اما میزان برخی ویتامینها، اسیدهای چرب ضروری و عناصر کمیاب بهطور مستقیم تحت تأثیر تغذیه روزانه قرار دارند. بنابراین رژیم غذایی مناسب، هم به حفظ سلامت مادر کمک میکند و هم تضمین میکند که نوزاد در دورهای حساس از رشد، مواد مغذی کافی دریافت کند. در واقع، رژیم غذایی برای شیردهی یک ابزار حمایتی است؛ ابزاری که اجازه میدهد مادر بدون احساس فرسودگی، با انرژی کافی و آرامش بیشتر این دوره را پشت سر بگذارد.
نقش تغذیه مادر در کیفیت و کمیت شیر
تغذیه مادر در دوران شیردهی بیش از آنکه تعیینکننده مطلق حجم شیر باشد، نقش مهمی در پایداری تولید شیر و کیفیت برخی اجزای آن ایفا میکند. بدن مادر اولویت بالایی برای تولید شیر قائل است و حتی در شرایط دریافت ناکافی غذا، تلاش میکند مقدار شیر را حفظ کند؛ اما این سازگاری همیشگی و بدون پیامد نیست.
از نظر کیفیت شیر، تحقیقات نشان میدهد ترکیب کلی شیر مادر نسبتاً پایدار است، اما میزان بعضی ریزمغذیها بهطور مستقیم به رژیم غذایی وابسته است. اسیدهای چرب ضروری مانند DHA، برخی ویتامینهای محلول در آب (بهویژه ویتامینهای گروه B)، ویتامین D و ید از جمله موادی هستند که سطح آنها در شیر میتواند با کیفیت تغذیه مادر تغییر کند. کمبود طولانیمدت این مواد در رژیم غذایی مادر، هم سلامت خود او را تحتتأثیر قرار میدهد و هم میتواند دریافت این ریزمغذیها توسط نوزاد را محدود کند.
در مورد کمیت شیر، شایعترین تصور نادرست این است که خوردن یک غذای خاص بهتنهایی باعث افزایش چشمگیر شیر میشود. در واقع، حجم شیر بیشتر تحت تاثیر عواملی مانند تخلیه منظم پستان، دفعات شیردهی، وضعیت هورمونی، سطح استرس و خواب مادر است. با این حال، دریافت ناکافی انرژی، مایعات و مواد مغذی میتواند بهصورت غیرمستقیم باعث کاهش تولید شیر شود، زیرا بدن در شرایط کمبود وارد حالت محافظتی میشود. بهطور خلاصه، تغذیه مناسب مادر به حفظ تعادل کمک میکند: نه وعده افزایش سریع شیر میدهد و نه بیاهمیت است. نقش اصلی آن، حمایت از بدن مادر برای ادامه شیردهی موثر و پایدار است.
نیازهای تغذیهای مادر شیرده: روزانه چقدر کالری لازم است؟
از نظر علمی، دوران شیردهی یکی از پرمصرفترین دورههای متابولیک در زندگی یک زن محسوب میشود. تولید شیر مادر بهطور متوسط روزانه بین ۷۵۰ تا ۸۰۰ میلیلیتر است و این فرآیند بهتنهایی حدود ۵۰۰ تا ۷۰۰ کیلوکالری انرژی در روز مصرف میکند.
بر اساس راهنماهای معتبر پزشکی و تغذیهای، از جمله توصیههای مراکز علمی بینالمللی، نیاز انرژی مادران شیرده بهصورت زیر برآورد میشود:
- در ۶ ماه اول شیردهی حدود ۴۰۰ تا ۵۰۰ کیلوکالری بیشتر از نیاز قبل از بارداری
- پس از ۶ ماهگی نوزاد (با شروع غذای کمکی) این نیاز به تدریج کاهش پیدا میکند
این افزایش کالری به این معنا نیست که تمام این انرژی باید صرفاً از طریق غذا تأمین شود. بدن مادر بخشی از انرژی موردنیاز را از ذخایر چربی دوران بارداری استفاده میکند، اما اتکای بیشازحد به این ذخایر، بهویژه در صورت دریافت ناکافی غذا، میتواند باعث خستگی شدید، کاهش توده عضلانی و اختلالات تغذیهای شود.
نکات علمی اثباتشده درباره این موضوع این است که:
- دریافت انرژی کمتر از حد نیاز در مادر شیرده میتواند باعث کاهش سطح پرولاکتین و افت تدریجی تولید شیر شود.
- دریافت انرژی کافی، حتی بدون افزایش وزن، به پایداری شیردهی کمک میکند.
- کیفیت کالری مهمتر از مقدار آن است؛ رژیمهای پرکالری اما کممغذی نمیتوانند نیازهای فیزیولوژیک شیردهی را پوشش دهند.
بهطور عملی، افزایش کالری باید از طریق پروتئین کافی، کربوهیدراتهای پیچیده، چربیهای مفید و ریزمغذیها تأمین شود، نه از غذاهای پرقند یا فرآوریشده. پیروی از الگوهای سالمخوری باعث میشود این افزایش کالری به شکل اصولی انجام شود. این رویکرد علمی، هم سلامت مادر را حفظ میکند و هم از افت عملکرد بدن در دوران شیردهی جلوگیری میکند.
مواد مغذی ضروری در دوران شیردهی
در دوران شیردهی، نیاز بدن مادر فقط به کالری بیشتر محدود نمیشود و دریافت منظم و کافی ریزمغذیها و درشتمغذیهای کلیدی نقش تعیینکنندهای در حفظ سلامت مادر و پایداری شیردهی دارد. کمبود این مواد ممکن است در کوتاهمدت علامت واضحی نداشته باشد، اما در میانمدت و بلندمدت میتواند خود را بهصورت خستگی مزمن، کمخونی، ضعف ایمنی، ریزش مو، دردهای استخوانی و کاهش تمرکز نشان دهد.
از نظر علمی، بدن مادر تلاش میکند ترکیب اصلی شیر را حفظ کند، اما اگر دریافت برخی مواد مغذی ناکافی باشد، این کمبود مستقیماً از ذخایر بدن مادر جبران میشود. به همین دلیل، توجه به کیفیت رژیم غذایی در این دوره یک ضرورت پزشکی است، نه توصیهی سلیقهای.
مهمترین مواد مغذی مورد نیاز در دوران شیردهی شامل موارد زیر هستند:
- پروتئین برای ساخت ترکیبات شیر و حفظ توده عضلانی مادر
- کلسیم و ویتامین D برای سلامت استخوانهای مادر و رشد اسکلتی نوزاد
- آهن برای پیشگیری از کمخونی، بهویژه پس از زایمان
- ید برای تکامل سیستم عصبی نوزاد
- اسیدهای چرب ضروری (DHA و EPA) برای رشد مغز و بینایی نوزاد
- ویتامینهای گروه B برای تولید انرژی و عملکرد سیستم عصبی
- روی و منیزیم برای ایمنی، ترمیم بافت و کاهش خستگی
در جدول زیر، خلاصهای از مواد مغذی کلیدی، نقش آنها و منابع غذایی مناسب در دوران شیردهی آورده شده است:
| ماده مغذی | نقش اصلی در دوران شیردهی | منابع غذایی مناسب |
| پروتئین | تولید شیر، حفظ عضلات مادر | گوشت کمچرب، مرغ، ماهی، تخممرغ، لبنیات، حبوبات |
| کلسیم | سلامت استخوان مادر و نوزاد | شیر و ماست، پنیر، بادام، کنجد، سبزیهای برگ سبز |
| ویتامین D | جذب کلسیم، ایمنی بدن | نور آفتاب، ماهیهای چرب، زرده تخممرغ، مکمل |
| آهن | پیشگیری از کمخونی | گوشت قرمز، جگر، عدس، اسفناج |
| ید | رشد مغزی نوزاد | نمک یددار، لبنیات، تخممرغ |
| DHA / EPA | تکامل مغز و بینایی نوزاد | ماهیهای چرب، گردو، بذر کتان |
| ویتامینهای گروه B | تولید انرژی، سلامت اعصاب | غلات کامل، گوشت، لبنیات، حبوبات |
| روی | تقویت ایمنی، ترمیم بافت | گوشت، تخممرغ، مغزها، حبوبات |
بهترین خوراکیها برای شیردهی
انتخاب خوراکیهای مناسب در دوران شیردهی باید بر پایه تراکم مواد مغذی انجام شود، نه صرفاً کالری بالا. بهترین خوراکیها آنهایی هستند که هم انرژی پایدار فراهم میکنند و هم نیاز بدن مادر به پروتئین، ویتامینها، مواد معدنی و اسیدهای چرب ضروری را پوشش میدهند. تنوع غذایی در این دوره اهمیت ویژهای دارد، زیرا دریافت طیف گستردهای از ریزمغذیها را تضمین میکند و احتمال کمبودهای تغذیهای را کاهش میدهد.
در جدول زیر، کاملترین فهرست خوراکیهای مفید برای دوران شیردهی بههمراه نقش تغذیهای هر گروه آورده شده است. این جدول با تحقیقات گسترده تیم محتوای وبسایت استاد و بر اساس منابع معتبر تغذیه مادر و کودک تنظیم شده و برای استفاده روزمره مادران شیرده کاربردی است.
| گروه غذایی | خوراکیها | نقش اصلی در شیردهی | نکات مصرف |
| لبنیات | شیر، ماست، دوغ، پنیر | تامین کلسیم، پروتئین و ید | ترجیحاً کمچرب، روزانه ۲–۳ واحد |
| پروتئینهای حیوانی | گوشت قرمز کمچرب، مرغ، بوقلمون | ساخت شیر، پیشگیری از کمخونی | پخت سالم، پرهیز از سرخکردن |
| ماهیهای چرب | سالمون، ساردین، قزلآلا | تأمین DHA و EPA برای رشد مغز نوزاد | ۲ بار در هفته، با رعایت ایمنی جیوه |
| تخممرغ | زرده و سفیده | پروتئین کامل، کولین، ویتامین D | ۱ عدد در روز در صورت تحمل |
| حبوبات | عدس، لوبیا، نخود | پروتئین گیاهی، آهن، فیبر | خیساندن برای کاهش نفخ |
| غلات کامل | نان سبوسدار، جو دوسر، برنج قهوهای | انرژی پایدار، ویتامینهای B | جایگزین غلات تصفیهشده |
| سبزیجات برگ سبز | اسفناج، کاهو، بروکلی | فولات، کلسیم، آنتیاکسیدان | مصرف روزانه، ترجیحاً بخارپز |
| سبزیجات رنگی | هویج، کدو، فلفل دلمهای | ویتامین A و C | تنوع رنگی در طول هفته |
| میوهها | سیب، موز، پرتقال، توتها | ویتامینها، آب، فیبر | تازه و کامل، نه آبمیوه |
| مغزها و دانهها | گردو، بادام، کنجد، بذر کتان | چربیهای مفید، انرژی | مقدار متعادل بهدلیل کالری بالا |
| روغنهای سالم | روغن زیتون، کانولا | چربیهای غیراشباع | جایگزین روغنهای جامد |
| مایعات | آب، شیر، سوپهای سبک | حفظ حجم شیر | نوشیدن بر اساس تشنگی |
غذاهای افزایشدهنده شیر مادر (Galactagogues)
اصطلاح «غذاهای افزایشدهنده شیر» یا Galactagogues به خوراکیها و موادی اطلاق میشود که در برخی مطالعات یا تجربههای بالینی، با حمایت از فرآیند شیردهی همراه بودهاند. نکته مهم این است که از نظر پزشکی، هیچ ماده غذایی بهتنهایی و بهصورت قطعی باعث افزایش شیر نمیشود. تولید شیر یک فرآیند هورمونی و وابسته به تخلیه منظم پستان است، اما برخی خوراکیها میتوانند بهطور غیرمستقیم به بهبود شرایط شیردهی کمک کنند.
از دیدگاه علمی، اثر این غذاها بیشتر از سه مسیر قابل توضیح است:
- تامین انرژی و ریزمغذیهای مورد نیاز بدن مادر
- کمک به تعادل هورمونی و کاهش خستگی
- افزایش دریافت مایعات و بهبود هیدراتاسیون
خوراکیهایی که بیشترین شواهد حمایتی (هرچند محدود) در مورد آنها وجود دارد عبارتاند از:
- جو دوسر
- رازیانه و زیره سبز
- کنجد و ارده
- بادام و گردو
- شیر و سوپهای سبک
نکته کلیدی این است که اثر این خوراکیها فردبهفرد متفاوت است. در برخی مادران ممکن است اثر قابلتوجهی دیده شود و در برخی دیگر تغییری ایجاد نکند. همچنین مصرف بیشازحد یا جایگزین کردن این مواد بهجای یک رژیم متعادل، نهتنها مفید نیست بلکه میتواند باعث مشکلات گوارشی یا افزایش وزن نامطلوب شود.
از منظر پزشکی، اگر کاهش شیر وجود داشته باشد، ابتدا باید عواملی مانند دفعات شیردهی، نحوه مکیدن نوزاد، استرس، خواب و وضعیت تغذیه کلی بررسی شود. Galactagogues تنها زمانی معنا پیدا میکنند که این پایهها بهدرستی رعایت شده باشند.

چه غذاهایی برای شیردهی مضرند؟
در دوران شیردهی، اغلب غذاها بهصورت مطلق «ممنوع» نیستند، اما برخی خوراکیها میتوانند بهطور مستقیم یا غیرمستقیم بر سلامت مادر یا آرامش نوزاد اثر منفی بگذارند.
از دیدگاه علمی، غذاهای مضر در شیردهی را میتوان به چند گروه اصلی تقسیم کرد:
نخست، نوشیدنیها و مواد محرک هستند. مصرف زیاد کافئین از طریق قهوه، چای پررنگ، نوشابههای انرژیزا و شکلات میتواند باعث بیقراری، اختلال خواب و تحریکپذیری نوزاد شود. کافئین بهراحتی وارد شیر مادر میشود و سیستم عصبی نوزاد توانایی دفع سریع آن را ندارد. مصرف متعادل معمولاً مشکلی ایجاد نمیکند، اما زیادهروی در این زمینه توصیه نمیشود.
دوم، الکل و دخانیات هستند که از نظر پزشکی مصرف آنها در دوران شیردهی توصیه نمیشود. الکل به شیر مادر منتقل میشود و میتواند بر رشد عصبی نوزاد اثر منفی بگذارد. همچنین نیکوتین با کاهش ترشح پرولاکتین میتواند به افت تولید شیر منجر شود.
سوم، غذاهای بسیار فرآوریشده و پرچرب مانند فستفودها، سوسیس و کالباس و تنقلات صنعتی هستند. این خوراکیها ارزش تغذیهای پایینی دارند و مصرف مداوم آنها میتواند باعث افزایش وزن نامطلوب، التهاب و خستگی بیشتر مادر شود، بدون آنکه کمکی به کیفیت شیر کند.
چهارم، غذاهای نفاخ یا تند در برخی مادران میتوانند باعث تغییر طعم شیر یا ناراحتی گوارشی نوزاد شوند. با این حال، این واکنشها عمومی نیستند. مواد غذایی مانند کلم، گلکلم، پیاز خام، حبوبات نفاخ یا غذاهای بسیار ادویهدار تنها در صورتی باید محدود شوند که مادر بهطور مشخص ارتباط آنها را با بیقراری نوزاد مشاهده کند.
در آخر، رژیمهای بسیار محدودکننده یا حذف گروههای غذایی نیز در عمل میتوانند برای شیردهی مضر باشند. حذف خودسرانه لبنیات، غلات یا منابع پروتئین بدون دلیل پزشکی، خطر کمبود ریزمغذیها را افزایش میدهد و سلامت مادر را به خطر میاندازد.

آیا رژیم لاغری در دوران شیردهی مجاز است؟
از نظر پزشکی، کاهش وزن در دوران شیردهی امکانپذیر است، اما رژیم لاغری به معنای محدودیت شدید کالری توصیه نمیشود. بدن مادر در این دوره به انرژی و ریزمغذیهای کافی برای تولید شیر نیاز دارد و هرگونه رژیم سختگیرانه میتواند هم سلامت مادر و هم پایداری شیردهی را تحت تاثیر قرار دهد.
از مهمترین نکات علمی مهم در رابطه با رژیم لاغری در دوران شیردهی یمتوان به موارد زیر اشاره کرد:
- کاهش وزن آهسته و تدریجی (حدود ۰٫۵ کیلوگرم در هفته) معمولاً تاثیر منفی بر حجم یا کیفیت شیر ندارد.
- رژیمهای کمکالری شدید (کمتر از ۱۸۰۰ کیلو کالری در روز) میتوانند باعث کاهش تولید شیر، خستگی شدید و کمبود ریزمغذیها شوند.
- شیردهی بهخودیخود مصرف انرژی را افزایش میدهد و در بسیاری از مادران، بدون رژیم خاصی به کاهش وزن تدریجی منجر میشود.
کاهش وزن ایمن در دوران شیردهی باید بر پایه اصلاح کیفیت تغذیه باشد، نه حذف وعدهها یا گروههای غذایی. افزایش مصرف پروتئین، سبزیجات، غلات کامل و کاهش غذاهای فرآوریشده و قندی، رویکردی علمی و کمخطر محسوب میشود.
همچنین زمان شروع کاهش وزن اهمیت دارد. اغلب منابع علمی توصیه میکنند:
- ۶ تا ۸ هفته پس از زایمان تمرکز اصلی بر تثبیت شیردهی و بازیابی بدن باشد.
- پس از این دوره، در صورت پایدار بودن شیردهی و سلامت مادر، کاهش وزن تدریجی قابلقبول است.
نمونه برنامه غذایی یک روز کامل برای مادر شیرده
جدول زیر یک الگوی متعادل و علمی برای تغذیه روزانه مادر شیرده ارائه میدهد که به تأمین انرژی، پروتئین، ریزمغذیها و مایعات کمک میکند، بدون آنکه خطر کاهش شیر یا خستگی شدید ایجاد کند. مقادیر بسته به شرایط فردی قابل تنظیم هستند، اما ساختار آن برای اغلب مادران شیرده سالم مناسب است.
| وعده غذایی | مواد غذایی پیشنهادی | نقش تغذیهای |
| صبحانه | نان سبوسدار (۱–۲ برش)، تخممرغ (۱ عدد)، پنیر یا ماست کمچرب، چند عدد گردو | تامین انرژی پایدار، پروتئین و چربی مفید |
| میانوعده صبح | یک میوه متوسط (سیب/موز/پرتقال) + چند مغز خام | جلوگیری از افت قند خون |
| ناهار | برنج یا نان سبوسدار، گوشت یا مرغ یا ماهی (۱۲۰–۱۵۰ گرم)، سبزیجات، ماست | پروتئین، آهن، کلسیم و فیبر |
| میانوعده عصر | جو دوسر با شیر یا اسموتی ساده خانگی | افزایش انرژی و دریافت کلسیم |
| شام | سوپ سبزیجات با حبوبات یا مرغ / املت سبزیجات | سبک، مغذی و سازگار با شیردهی |
| میانوعده شب | شیر گرم با خرما یا چند بادام | کمک به آرامش و تأمین انرژی شبانه |
| مایعات در طول روز | آب، شیر، سوپ رقیق | حفظ حجم شیر و پیشگیری از کمآبی |
این الگوی غذایی بهگونهای طراحی شده است که:
- فاصله طولانی بین وعدهها ایجاد نشود
- انرژی روزانه بهطور یکنواخت تأمین شود
- نیاز بدن مادر بدون وابستگی به مکملها پوشش داده شود
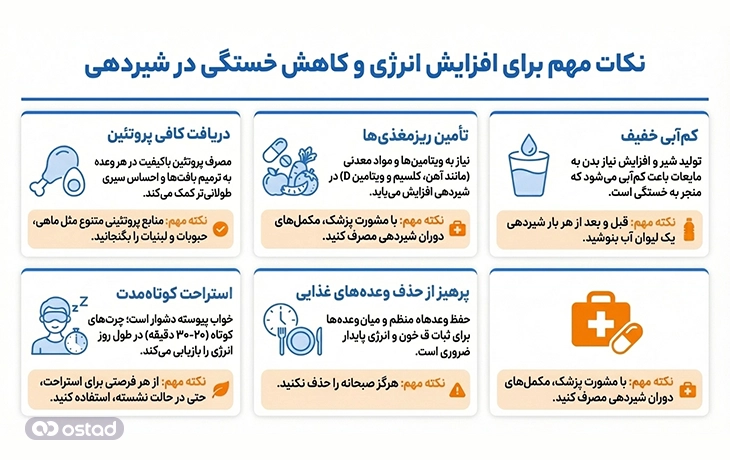
نکات مهم برای افزایش انرژی و کاهش خستگی در شیردهی
خستگی در دوران شیردهی ریشه در مصرف بالای انرژی، تغییرات هورمونی و دریافت ناکافی مواد مغذی دارد. مدیریت این خستگی نیازمند رویکردی چندجانبه است که تغذیه صحیح، زمانبندی مناسب وعدهها و مراقبت از بدن را همزمان در بر بگیرد. مهمترین نکته، پرهیز از حذف وعدههای غذایی است. حذف صبحانه یا فاصلههای طولانی بین وعدهها باعث افت قند خون میشود که مستقیماً احساس ضعف، بیحالی و تحریکپذیری را افزایش میدهد. وعدههای کوچک و منظم در طول روز به حفظ سطح انرژی کمک میکند.
دریافت کافی پروتئین نقش کلیدی در کاهش خستگی دارد. پروتئین به تثبیت قند خون و جلوگیری از افت انرژی کمک میکند. استفاده از پروتئین در کنار کربوهیدراتهای پیچیده، مانند نان سبوسدار یا جو دوسر، انرژی پایدارتری نسبت به مصرف قندهای ساده ایجاد میکند. کمآبی خفیف هم یکی دیگر از دلایل شایع خستگی در مادران شیرده است. تشنگی شدید علامت دیرهنگام کمآبی است، بنابراین نوشیدن مایعات بهصورت منظم در طول روز اهمیت دارد. آب، شیر و سوپهای سبک بهترین گزینهها هستند.
تأمین ریزمغذیهایی مانند آهن، منیزیم و ویتامینهای گروه B نیز نقش مهمی در کاهش خستگی دارد. کمبود این مواد میتواند حتی در صورت دریافت کالری کافی، احساس فرسودگی ایجاد کند. در صورت خستگی مداوم، بررسی وضعیت این ریزمغذیها توسط پزشک توصیه میشود.
هرچند تغذیه نقش اساسی برای رفع خستگی دارد، اما استراحت کوتاهمدت، خوابهای مقطعی و کاهش فشار روانی مکمل ضروری آن هستند. هیچ رژیم غذایی نمیتواند جایگزین کامل خواب شود، اما تغذیه صحیح میتواند بدن را برای تحمل بهتر این دوره آماده کند.
چه زمانی باید به پزشک یا متخصص تغذیه مراجعه کرد؟
در اغلب موارد، مادران شیرده با رعایت یک رژیم غذایی متعادل و سبک زندگی مناسب میتوانند بدون مشکل این دوره را پشت سر بگذارند. با این حال، برخی علائم و شرایط نیازمند بررسی تخصصی هستند و نباید صرفاً به تغییرات خودسرانه در تغذیه یا توصیههای غیرعلمی اکتفا کرد.
یکی از مهمترین زمانهای مراجعه به پزشک، زمانی است که کاهش محسوس یا ناگهانی شیر رخ میدهد و با اصلاح تغذیه، افزایش دفعات شیردهی یا استراحت بهتر بهبود پیدا نمیکند. در این شرایط، ممکن است عوامل هورمونی، کمخونی، اختلالات تیروئید یا مشکلات مربوط به مکیدن نوزاد مطرح باشد.
خستگی شدید و مداوم که با خواب و تغذیه مناسب برطرف نمیشود نیز نشانه مهمی است. این حالت میتواند ناشی از کمبود آهن، ویتامین D، ویتامین B12 یا سایر ریزمغذیها باشد و نیاز به ارزیابی آزمایشگاهی دارد.
در صورتی که مادر دچار کاهش وزن سریع و ناخواسته، سرگیجه، ریزش موی شدید یا ضعف عمومی شود، مراجعه به متخصص تغذیه یا پزشک ضروری است. این علائم ممکن است نشاندهنده دریافت ناکافی انرژی یا کمبودهای تغذیهای پنهان باشند.
همچنین مادرانی که:
- سابقه بیماریهای مزمن دارند
- رژیمهای خاص مانند گیاهخواری کامل را دنبال میکنند
- چندقلو شیردهی میکنند
- یا قصد کاهش وزن دارند
بیش از سایرین به تنظیم تخصصی رژیم غذایی نیاز دارند و مراجعه زودهنگام میتواند از بروز مشکلات بعدی پیشگیری کند. هر علامتی که باعث شود مادر احساس کند بدنش در حال «تحمل بیش از حد» است، باید جدی گرفته شود. شیردهی نباید به قیمت فرسودگی جسمی یا روانی مادر تمام شود.
شیردهی سالم از بشقاب تا آرامش
رژیم غذایی در دوران شیردهی نه یک برنامه سختگیرانه است و نه مجموعهای از ممنوعیتهای ریز و درشت. آنچه از نگاه علمی اهمیت دارد، حفظ تعادل میان نیازهای بدن مادر و پایداری شیردهی است. بدن مادر در این دوره توانایی شگفتانگیزی برای تولید شیر دارد، اما این توانایی بیهزینه نیست و اگر تغذیه مناسب، انرژی کافی و ریزمغذیهای ضروری تامین نشوند، فشار آن مستقیماً بر سلامت مادر وارد میشود.
تغذیه متنوع، وعدههای منظم، دریافت کافی مایعات و پرهیز از رژیمهای افراطی، پایههای اصلی یک شیردهی موفق هستند. هیچ غذای جادویی وجود ندارد! مشاهده واکنش بدن خود و نوزاد، در کنار تکیه بر توصیههای علمی، بهترین راهنما در این مسیر است.
سوالات متداول
بله، طعم شیر میتواند تا حدی تحت تأثیر تغذیه مادر قرار گیرد، اما کولیک معمولاً علت تغذیهای مستقیم ندارد و بیشتر به تکامل دستگاه گوارش نوزاد مربوط است.
مقدار مشخص ثابتی وجود ندارد؛ نوشیدن بر اساس احساس تشنگی، بهطور منظم در طول روز، بهترین معیار است.
هیچ غذایی بهطور قطعی برای همه نوزادان نفاخ نیست. تنها در صورت مشاهده ارتباط واضح بین مصرف یک ماده غذایی و بیقراری نوزاد، محدودسازی آن منطقی است.
بله، در حد متعادل. مصرف زیاد کافئین میتواند باعث بیقراری یا اختلال خواب نوزاد شود.
تخلیه منظم پستان، دفعات شیردهی، دریافت انرژی و مایعات کافی و کاهش استرس موثرترین عوامل هستند.
اگر با اصلاح تغذیه و استراحت بهبودی ایجاد نشود، بررسی عوامل هورمونی، کمخونی یا تکنیک شیردهی توسط پزشک ضروری است.
مکملها باید بر اساس نیاز فردی تجویز شوند؛ معمولاً ویتامین D، آهن یا B12 در صورت کمبود توصیه میشوند.
در صورت برنامهریزی دقیق و تأمین پروتئین، آهن، B12، ید و DHA، میتواند ایمن باشد؛ اما نیازمند نظارت تخصصی است.
با کاهش وزن تدریجی، اصلاح کیفیت غذا و پرهیز از محدودیت شدید کالری.
در برخی نوزادان ممکن است اثر بگذارند، اما این موضوع همگانی نیست و باید بر اساس تجربه فردی قضاوت شود.