وقتی صحبت از چاقی میشود، اغلب ذهن بهسمت پرخوری یا کمتحرکی میرود؛ اما واقعیت علمی پیچیدهتر از این نگاه ساده است. در بسیاری از افراد، چاقی نتیجه مستقیم بههمخوردن تعادل هورمونی است؛ یعنی بدن حتی با دریافت کالری کنترلشده یا فعالیت بدنی، همچنان تمایل به ذخیره چربی دارد. به همین دلیل است که در پزشکی از اصطلاح «هورمونهای مؤثر در چاقی» استفاده میشود. هورمونها پیامرسانهای شیمیایی بدن هستند که اشتها، متابولیسم، ذخیره چربی، مصرف انرژی و حتی محل تجمع چربی را تنظیم میکنند. اگر این پیامها دچار اختلال شوند، بدن وارد حالتی میشود که کاهش وزن دشوار و گاهی ناممکن به نظر میرسد.
در واقع، وقتی از “هورمون چاقی” صحبت میشود، اشاره به یک هورمون خاص نیست. منظور شبکه به همپیوستهای از هورمونهاست که تعادل یا عدم تعادل آنها تعیین میکند بدن چگونه با انرژی برخورد کند. هورمونهایی مانند لپتین، گرلین، انسولین و کورتیزول، هرکدام نقشی محوری در این سمفونی داخل بدن ایفا میکنند. اختلال در ترشح یا عملکرد هر یک از این هورمونها میتواند مسیرهای سیگنالدهی را تغییر دهد و بدن را به سمت ذخیره بیشتر چربی، افزایش احساس گرسنگی و کاهش مصرف انرژی سوق دهد؛ الگویی که به افزایش وزن تدریجی و مقاومت در برابر کاهش وزن منجر میشود.
برای مثال فردی را در نظر بگیرید که رژیم غذایی نسبتاً مناسبی دارد و پیادهروی روزانه انجام میدهد، اما همچنان دچار افزایش وزن، بهویژه در ناحیه شکم است. بررسیهای پزشکی نشان میدهد چنین افرادی سطح کورتیزولشان بهدلیل استرس بالا رفته و یا نسبت به لپتین دچار مقاومت شدهاند. در چنین شرایطی، مسئله اصلی اختلال هورمونی است. این مطلب از وبسایت استاد با هدف ارائه یک نگاه علمی، دقیق و قابل اعتماد، به این پرسش پاسخ میدهد که هورمون چاقی چیست، کدام هورمونها در افزایش وزن نقش دارند و چگونه میتوان با شناخت و تنظیم آنها، مسیر کنترل وزن را منطقیتر و مؤثرتر طی کرد. با ما همراه باشید.
هورمون چاقی چیست؟
برای درک مفهوم «هورمون چاقی»، ابتدا باید یک باور رایج را اصلاح کنیم. در بدن هیچ هورمونی با عنوان «هورمون چاقی» وجود ندارد. این اصطلاح، یک مفهوم غلط و عامیانه است که به گروهی از هورمونها اشاره دارد که در تنظیم وزن، اشتها، سوختوساز و توزیع چربی نقش ایفا میکنند. چاقی یک وضعیت پیچیده چند عاملی است و هورمونها تنها یکی از اجزای این پازل هستند که در تعامل با عوامل ژنتیکی، رفتاری و محیطی عمل میکنند.
از دیدگاه علمی، هیچ هورمونی بهتنهایی عامل چاقی نیست. چاقی هورمونی معمولاً نتیجه برهمخوردن تعادل بین چند هورمون کلیدی است؛ هورمونهایی که وظیفه آنها ارسال پیامهای دقیق بین مغز، بافت چربی، دستگاه گوارش، لوزالمعده و غدد درونریز است. این پیامها مشخص میکنند چه زمانی گرسنه شویم، چه مقدار انرژی بسوزانیم و چه میزان چربی ذخیره کنیم.
برای نمونه، برخی هورمونها مانند لپتین به مغز اعلام سیری میکنند، در حالی که هورمونهایی مانند گرلین پیام گرسنگی را افزایش میدهند. همزمان، هورمونهایی مثل انسولین و کورتیزول بر نحوه ذخیره چربی، بهویژه در ناحیه شکم، اثر میگذارند. اگر این سیستم پیامرسانی مختل شود، بدن حتی در شرایط دریافت کالری منطقی، تمایل به افزایش وزن خواهد داشت. بنابراین، وقتی از «هورمون چاقی» صحبت میشود، منظور نقش اختلالات هورمونی در ایجاد یا تشدید چاقی است.
چرا به بعضی هورمونها «هورمون چاقی» گفته میشود؟
به بعضی هورمونها از آن جهت «هورمون چاقی» گفته میشود که اختلال در عملکرد آنها بهطور مستقیم با افزایش وزن، تجمع چربی و سختی کاهش وزن ارتباط دارد. این نامگذاری بشتر توسط رسانههای عمومی و غیرتخصصی برای اشاره به هورمونهایی به کار میرود که نقش محوری و سرنوشتسازی در چرخه ذخیره انرژی و تنظیم وزن بدن ایفا میکنند.
این هورمونها معمولاً یکی یا چند مورد از وظایف زیر را بر عهده دارند:
تنظیم اشتها و احساس سیری، کنترل سرعت متابولیسم، مدیریت قند خون، تعیین محل ذخیره چربی و پاسخ بدن به استرس. زمانی که تعادل این وظایف به هم میخورد، بدن بهجای مصرف انرژی، وارد حالت ذخیرهسازی میشود؛ حالتی که از نظر تکاملی برای بقا مفید بوده، اما در سبک زندگی امروزی به چاقی منجر میشود.
برای مثال، افزایش مزمن انسولین باعث میشود بدن قند اضافی را بهصورت چربی ذخیره کند. بالا بودن کورتیزول میتواند تجمع چربی در ناحیه شکم را تشدید کند. مقاومت به لپتین نیز باعث میشود مغز پیام سیری را بهدرستی دریافت نکند. در چنین شرایطی، فرد ممکن است بدون پرخوری واضح یا کاهش شدید فعالیت بدنی، دچار اضافهوزن شود. نکته مهم این است که این هورمونها ذاتاً «بد» یا «چاقکننده» نیستند. آنچه مشکلساز میشود، عدم تعادل هورمونی، ترشح بیشازحد، کمبود یا مقاومت سلولی نسبت به آنها است.
مهمترین هورمونهای مؤثر در چاقی
چاقی هورمونی معمولاً نتیجه تعامل چند هورمون کلیدی است که هر کدام از زاویهای متفاوت بر وزن بدن اثر میگذارند. این هورمونها شبکهای بههمپیوسته میسازند که اشتها، مصرف انرژی، ذخیره چربی و پاسخ بدن به شرایط محیطی را تنظیم میکند. اختلال در هر بخش از این شبکه میتواند تعادل کلی وزن را بر هم بزند.
برخی از این هورمونها مستقیماً از بافت چربی یا دستگاه گوارش ترشح میشوند و پیامهای سیری و گرسنگی را به مغز میرسانند. برخی دیگر، مانند هورمونهای پانکراس یا غدد فوقکلیوی، بر نحوه ذخیره قند و چربی اثر میگذارند. گروهی نیز با تنظیم متابولیسم پایه یا تعادل هورمونهای جنسی، تعیین میکنند بدن با انرژی دریافتی چه رفتاری داشته باشد. این هورمونها را میتوان بر اساس عملکرد اصلیشان در جدول زیر جای داد:
| دستهبندی هورمونی | نام هورمون | محل ترشح اصلی | نقش اصلی در ارتباط با وزن | تأثیر عدم تعادل هورمون |
| تنظیم اشتها | لپتین | بافت چربی | ارسال پیام سیری به مغز و تنظیم مصرف انرژی | افزایش اشتها و کاهش متابولیسم |
| تنظیم اشتها | گرلین | معده | تحریک احساس گرسنگی | گرسنگی مداوم و پرخوری |
| متابولیسم قند و چربی | انسولین | پانکراس | انتقال گلوکز به سلولها و ذخیره انرژی | ذخیره چربی و مهار چربیسوزی |
| هورمون استرس | کورتیزول | غدد فوقکلیوی | پاسخ بدن به استرس و آزادسازی انرژی | تجمع چربی شکمی |
| هورمونهای تیروئیدی | T3 / T4 | غده تیروئید | تنظیم سرعت متابولیسم پایه | کاهش متابولیسم و افزایش وزن |
| هورمون جنسی زنانه | استروژن | تخمدانها | تنظیم توزیع چربی و متابولیسم | چربی شکمی |
| هورمون جنسی مردانه | تستوسترون | بیضهها (و مقدار کم در تخمدان) | حفظ توده عضلانی و افزایش مصرف انرژی | افزایش چربی و کاهش عضله |
| هورمون خواب | ملاتونین | غده پینهآل | تنظیم ریتم خواب و متابولیسم | افزایش اشتها و وزن |
| هورمون رشد | GH | هیپوفیز | افزایش چربیسوزی و حفظ عضله | افزایش چربی بدن |
| هورمونهای گوارشی | GLP-1 | روده | افزایش سیری و کنترل قند خون | پرخوری و افزایش وزن |
لپتین و نقش آن در چاقی
لپتین یکی از مهمترین هورمونهای تنظیمکننده وزن بدن است که عمدتاً توسط بافت چربی ترشح میشود. وظیفه اصلی این هورمون، ارسال پیام «سیری» به مغز، بهویژه هیپوتالاموس، و کمک به تنظیم تعادل انرژی در بدن است. در حالت نرمال، هرچه میزان چربی بدن بیشتر باشد، سطح لپتین نیز افزایش مییابد تا مغز را از کافی بودن ذخایر انرژی آگاه کند. مشکل زمانی آغاز میشود که بدن دچار مقاومت به لپتین میشود. در این حالت، با وجود بالا بودن سطح لپتین در خون، مغز قادر به دریافت یا تفسیر صحیح پیام سیری نیست. نتیجه این اختلال، ادامه احساس گرسنگی، کاهش مصرف انرژی و تمایل بیشتر بدن به ذخیره چربی است؛ وضعیتی که بهطور شایع در افراد دارای اضافهوزن و چاقی دیده میشود. از نظر مغز، این وضعیت معادل یک «قحطی» قلمداد میشود. هیپوتالاموس تصور میکند بدن فاقد ذخایر کافی چربی است و در پاسخ، دستورات کاملاً معکوسی صادر میکند که باعث نتایج زیر میشود:
- افزایش احساس گرسنگی و تمایل به غذا خوردن.
- کاهش قابل توجه سرعت متابولیسم و صرفهجویی در مصرف انرژی.
- تداوم و تشویق ذخیرهسازی چربی.

این چرخه معیوب، کاهش وزن را بسیار دشوار میسازد و حال احتمالاً متوجه شده باشید که چرا بسیاری از رژیمهای غذایی کوتاهمدت در دراز مدت با بازگشت وزن مواجه میشوند؛ چون مغز با کاهش وزن، آن را به عنوان یک تهدید برای بقا تفسیر کرده و با تمام قوا در برابر آن مقاومت میکند. مقاومت به لپتین باعث میشود فرد حتی پس از صرف غذای کافی، احساس سیری نداشته باشد. همزمان، متابولیسم پایه بدن کاهش پیدا میکند تا از «کاهش ذخایر انرژی» جلوگیری شود. این مکانیسم دفاعی، کاهش وزن را دشوار و بازگشت وزن از دسترفته را بسیار محتمل میکند. عوامل متعددی در ایجاد مقاومت به لپتین نقش دارند؛ از جمله التهاب، خواب ناکافی، مصرف طولانیمدت غذاهای فست فودی و فرآوریشده و اختلال در ریتم شبانهروزی.
گرلین و تأثیر آن بر افزایش اشتها
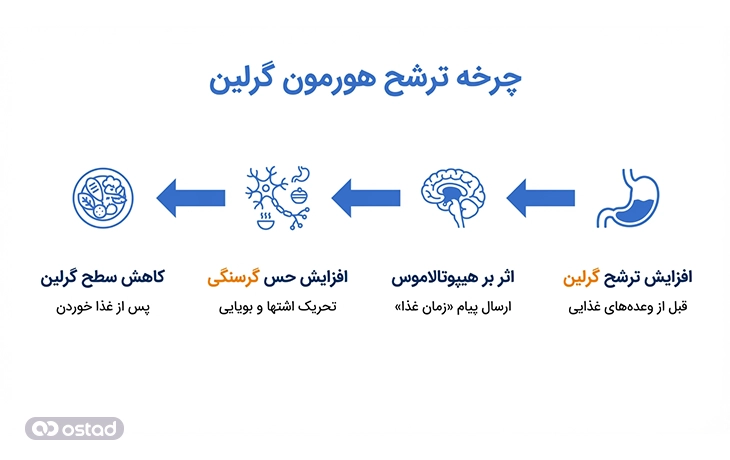
در مقابل لپتین، هورمون گرلین به عنوان «هورمون گرسنگی» شناخته میشود که نقش اصلی آن آغاز و تحریک احساس گرسنگی است. این هورمون عمدتاً توسط سلولهای غشاء مخاطی معده (و به میزان کمتر توسط روده، پانکراس و هیپوتالاموس) ترشح میشود و به عنوان یک سیگنال کوتاهمدت و قوی عمل میکند.
ترشح گرلین به صورت چرخهای و معمولاً قبل از وعدههای غذایی افزایش مییابد و مستقیماً بر هیپوتالاموس در مغز تأثیر میگذارد. پیام آن این است: «ذخایر انرژی در حال کاهش است؛ زمان غذا خوردن فرا رسیده.» این هورمون با فعال کردن نورونهای محرک اشتها در هیپوتالاموس، هم احساس گرسنگی ایجاد میکند، هم میتواند حس بویایی را تقویت کند (تا فرد را به سمت غذا جلب کند) و بر رفتار جستجوی غذا تأثیر بگذارد. پس از صرف غذا، سطح گرلین در خون به طور طبیعی کاهش مییابد.
نقش گرلین در چاقی زمانی پررنگ میشود که ترشح یا تنظیم آن دچار اختلال شود. در برخی افراد، سطح گرلین حتی پس از دریافت کالری کافی بهطور کامل کاهش نمییابد. این وضعیت میتواند باعث گرسنگی مداوم، ریزهخواری و دشواری در کنترل حجم غذا شود، حتی زمانی که نیاز واقعی بدن به انرژی تامین شده است.
مطالعات علمی نشان دادهاند که کمخوابی، رژیمهای غذایی بسیار محدودکننده و کاهش وزن سریع میتوانند باعث افزایش پایدار سطح گرلین شوند. به همین دلیل است که بسیاری از افراد پس از رژیمهای سخت، با بازگشت شدید اشتها و افزایش وزن مجدد مواجه میشوند. در این شرایط، گرلین بهعنوان یک مکانیسم دفاعی بدن برای جلوگیری از کاهش بیشتر وزن فعال میشود.
انسولین و ارتباط آن با افزایش وزن
انسولین، هورمون ترشحشده از پانکراس (لوزالمعده)، اغلب به عنوان «هورمون ذخیرهسازی» شناخته میشود. نقش اصلی آن تنظیم سطح گلوکز (قند) خون پس از صرف غذا است، اما عملکرد آن به طور عمیقی با متابولیسم چربی و افزایش وزن، به ویژه در ناحیه شکم، گره خورده است. در شرایط طبیعی، انسولین به بدن کمک میکند از قند دریافتی بهصورت کارآمد استفاده کند؛ اما زمانی که این سیستم دچار اختلال شود، انسولین به یکی از عوامل مهم افزایش وزن تبدیل میشود. مشکل اصلی، مقاومت به انسولین است. در این حالت، سلولهای بدن پاسخ مناسبی به انسولین نمیدهند و پانکراس برای جبران، مقدار بیشتری انسولین ترشح میکند. انسولین بالا بهطور مستقیم فرآیند ذخیره چربی را فعال کرده و همزمان چربیسوزی را مهار میکند. این وضعیت بهویژه با افزایش چربی در ناحیه شکم و پهلوها همراه است.

انسولین بالا باعث میشود بدن بهجای استفاده از چربی بهعنوان منبع انرژی، به مصرف گلوکز وابسته بماند. در نتیجه، حتی با کاهش کالری دریافتی، روند کاهش وزن کند یا متوقف میشود. به همین دلیل، چاقی مرتبط با انسولین اغلب بهصورت چاقی مقاوم به رژیمهای معمول بروز میکند. مصرف مداوم کربوهیدراتهای تصفیهشده، نوشیدنیهای قندی، کمتحرکی و خواب ناکافی از مهمترین عوامل ایجاد مقاومت به انسولین هستند.
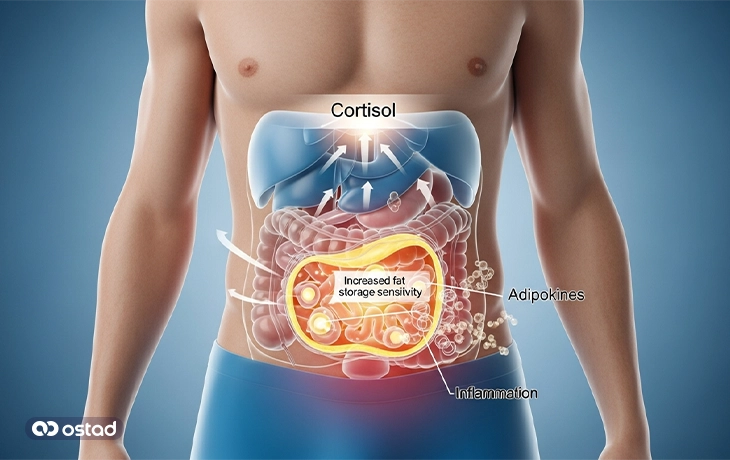
کورتیزول و چاقی ناشی از استرس
کورتیزول که غالباً به عنوان «هورمون استرس» شناخته میشود، توسط غدد فوق کلیوی ترشح میشود. این هورمون در پاسخ به انواع استرسهای جسمی و روانی، در چارچوب سیستم «جنگ یا گریز»، برای کمک به بدن در مقابله با تهدیدات ترشح میشود. در حالی که سطح متغیر و کوتاهمدت آن برای بقا حیاتی است، ترشح مزمن و طولانیمدت کورتیزول یکی از عوامل شناختهشده در ایجاد و تداوم چاقی، به ویژه چاقی شکمی (احشایی) است. این مورد، بارزترین اثر کورتیزول بر چاقی است. کورتیزول باعث میشود سلولهای چربی در ناحیه شکم (آدیپوسیتهای احشایی) نسبت به سایر نقاط بدن، حساسیت بیشتری به ذخیرهسازی چربی پیدا کنند. این سلولها همچنین نسبت به سیگنالهای آزادسازی چربی مقاومتر هستند. چربی احشایی که در عمق شکم و اطراف اندامهای داخلی تجمع مییابد،موادی به نام «آدیپوکین» ترشح میکند که التهاب را افزایش داده و میتوانند مقاومت به انسولین را تشدید کنند. چاقی مرتبط با کورتیزول معمولاً با خستگی مزمن، میل به غذاهای شیرین یا پرچرب و اختلال خواب همراه است. نکته مهم این است که در این شرایط، حتی رژیم غذایی نسبتاً مناسب هم ممکن است نتواند مانع افزایش وزن شود، زیرا عامل اصلی در سطح هورمونی فعال باقی مانده است.
نکته مهم دیگر این است که کورتیزول بالا در درازمدت میتواند تجزیه پروتئینهای عضلانی را افزایش دهد. از دست دادن توده عضلانی منجر به کاهش سرعت متابولیسم پایه (BMR) میشود، زیرا عضلات حتی در حالت استراحت کالری قابل توجهی میسوزانند. این کاهش متابولیسم، حفظ یا کاهش وزن را دشوارتر میسازد.
استروژن و تغییرات وزن
استروژن یکی از هورمونهای جنسی اصلی است که در زنان نقش پررنگتری دارد، اما در مردان نیز بهمقدار خیلی کم تولید میشود. این هورمون علاوه بر تنظیم چرخه قاعدگی و سلامت استخوانها، در توزیع چربی بدن، متابولیسم و حساسیت به انسولین نقش مهمی ایفا میکند. در جدول زیر میتوان مشاهده کرد که نوسانات استروژن میتواند بهطور مستقیم بر وزن بدن اثر بگذارد:
| وضعیت هورمونی | مکانیسم اصلی تأثیر بر وزن | پیامدها و الگوی چاقی |
| کمبود استروژن (مثلاً در یائسگی) | کاهش سرعت متابولیسم پایه، افزایش مقاومت به انسولین و تغییر در مرکز تنظیم اشتها. | افزایش تجمع چربی احشایی در ناحیه شکم (الگوی مردانه یا سیبی). افزایش خطر مقاومت به انسولین و سندرم متابولیک. |
| سطوح بالا یا نامتعادل استروژن (مثلاً در سندرم تخمدان پلیکیستیک) | ایجاد یا تشدید مقاومت به انسولین. افزایش نسبت استروژن به پروژسترون. | افزایش وزن با الگوی مرکزی، دشواری در کاهش وزن، و افزایش خطر اختلالات قند خون. |
کاهش یا نوسان سطح استروژن، بهویژه در دوران یائسگی یا پیشیائسگی، باعث تغییر الگوی ذخیره چربی میشود. در این شرایط، چربی که پیشتر بیشتر در نواحی ران و باسن ذخیره میشد، تمایل پیدا میکند در ناحیه شکم تجمع یابد. از سوی دیگر، افزایش غیرطبیعی استروژن یا عدم تعادل بین استروژن و پروژسترون نیز میتواند باعث احتباس مایعات، افزایش اشتها و دشواری در کاهش وزن شود.
تستوسترون و ارتباط آن با چربی بدن
تستوسترون هورمونی است که بیشتر بهعنوان هورمون جنسی مردانه شناخته میشود، اما در زنان نیز بهمقدار خیلی کمتر وجود دارد و نقش مهمی در ترکیب بدنی، توده عضلانی و توزیع چربی ایفا میکند. این هورمون بهطور مستقیم با افزایش توده عضلانی و بالا نگهداشتن متابولیسم پایه مرتبط است؛ عواملی که برای حفظ وزن سالم ضروریاند.
کاهش سطح تستوسترون، بهویژه در مردان میانسال و سالمند، باعث کاهش توده عضلانی و افت مصرف انرژی در حالت استراحت میشود. در نتیجه، بدن تمایل بیشتری به ذخیره چربی، بهخصوص در ناحیه شکم پیدا میکند. این الگوی افزایش وزن معمولاً با خستگی، کاهش توان بدنی و کاهش انگیزه برای فعالیت همراه است. در زنان نیز عدم تعادل تستوسترون میتواند اثرگذار باشد. افزایش غیرطبیعی تستوسترون، مانند آنچه در برخی اختلالات هورمونی دیده میشود، ممکن است با افزایش وزن، مقاومت به انسولین و تغییر در الگوی ذخیره چربی همراه شود. بنابراین، هم کمبود و هم افزایش نابجای این هورمون میتواند بر وزن بدن اثر منفی بگذارد.
هورمونهای تیروئیدی و متابولیسم بدن
هورمونهای تیروئیدی، شامل تیروکسین (T4) و ترییودوتیرونین (T3)، از مهمترین تنظیمکنندههای سرعت متابولیسم پایه در بدن هستند. این هورمونها تعیین میکنند که سلولها با چه سرعتی انرژی مصرف کنند، گرما تولید شود و چربی و کربوهیدراتها چگونه مورد استفاده قرار گیرند. به همین دلیل، عملکرد تیروئید تاثیر مستقیمی بر وزن بدن دارد.
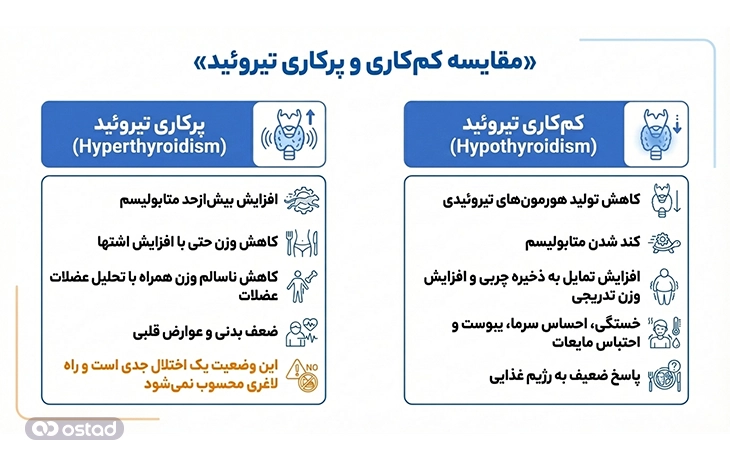
در کمکاری تیروئید، تولید این هورمونها کاهش مییابد و متابولیسم بدن کند میشود. نتیجه این وضعیت، کاهش مصرف انرژی، افزایش تمایل بدن به ذخیره چربی و در بسیاری موارد افزایش وزن تدریجی است. این افزایش وزن معمولاً با خستگی، احساس سرما، یبوست و احتباس مایعات همراه است و اغلب بهراحتی به رژیم غذایی پاسخ نمیدهد. در طرفی دیگر، پرکاری تیروئید باعث افزایش بیشازحد متابولیسم میشود و معمولاً با کاهش وزن همراه است، حتی اگر اشتها افزایش پیدا کند. با این حال، این کاهش وزن ناسالم است و با تحلیل عضلات، ضعف بدنی و عوارض قلبی همراه میشود؛ بنابراین پرکاری تیروئید راهحل لاغری محسوب نمیشود و یک اختلال جدی پزشکی است.
نکته مهم این است که اختلالات تیروئیدی میتوانند پنهان و تدریجی باشند. در برخی افراد، تنها علامت قابل توجه، تغییر وزن بدون علت واضح است.
عدم تعادل هورمونی چگونه باعث چاقی میشود؟
عدم تعادل هورمونی زمانی رخ میدهد که ترشح هورمونها بیشازحد، کمتر از حد طبیعی یا همراه با کاهش پاسخ سلولها به آنها باشد. در این شرایط، سیستم تنظیم وزن بدن که بهصورت دقیق و هماهنگ عمل میکند، دچار اختلال میشود و بدن بهجای حفظ تعادل، بهسمت ذخیره انرژی و افزایش چربی حرکت میکند.
از نظر علمی، هورمونها مانند فرماندهندههای اصلی عمل میکنند. اگر پیام سیری بهدرستی به مغز نرسد، اشتها افزایش مییابد. اگر هورمونهای تنظیمکننده متابولیسم کاهش یابند، مصرف انرژی کند میشود. اگر هورمونهای استرس یا ذخیرهساز انرژی بیشفعال شوند، بدن حتی در شرایط دریافت کالری معمول، چربی بیشتری ذخیره میکند. این فرآیندها اغلب بهصورت همزمان رخ میدهند و اثر یکدیگر را تشدید میکنند.
نکته مهم این است که در چاقی هورمونی، مشکل این است که بدن در حالت نادرستی از تنظیم انرژی قرار گرفته است. به همین دلیل، برخی افراد با وجود رعایت رژیم و ورزش، کاهش وزن قابل توجهی تجربه نمیکنند یا پس از کاهش وزن، بهسرعت دچار بازگشت وزن میشوند.
علائم بههمریختگی هورمونهای مرتبط با چاقی
اختلال در هورمونهای مؤثر بر وزن معمولاً بهصورت ناگهانی بروز نمیکند و در بسیاری از موارد، نشانهها بهتدریج و بهشکلی ظاهر میشوند که ممکن است به عوامل دیگر نسبت داده شوند. یکی از شایعترین نشانهها، افزایش وزن یا عدم کاهش وزن با وجود رژیم و فعالیت بدنی است. در این حالت، بدن به برنامههای کاهش وزن پاسخ معمول نمیدهد یا کاهش وزن بسیار کند و ناپایدار است. تغییر در محل تجمع چربی، بهویژه افزایش چربی شکمی، نیز از علائم مهم بههمریختگی هورمونی محسوب میشود.
علائم دیگری که معمولاً همراه با این وضعیت دیده میشوند شامل خستگی مزمن، نوسانات اشتها، میل شدید به غذاهای شیرین یا پرچرب، اختلال خواب و کاهش سطح انرژی روزانه است. در برخی افراد، تغییرات خلقی، تحریکپذیری یا احساس استرس مداوم نیز وجود دارد که میتواند به نقش هورمونهایی مانند کورتیزول مرتبط باشد. در زنان، نامنظمی چرخه قاعدگی، تشدید علائم پیشقاعدگی یا تغییرات وزن در دورههای خاص زندگی میتواند نشانهای از عدم تعادل هورمونهای جنسی باشد. در مردان نیز کاهش توده عضلانی همراه با افزایش چربی شکمی میتواند به تغییرات هورمونی اشاره داشته باشد. نکته خیلی مهم این است که وجود یک علامت بهتنهایی ارزش تشخیصی ندارد، اما تجمع چند نشانه در کنار هم، ضرورت بررسی هورمونی را مطرح میکند. تشخیص دقیق تنها با ارزیابی پزشکی و آزمایشهای مناسب امکانپذیر است.
عوامل مؤثر بر اختلال هورمونهای چاقی
اختلال در هورمونهای مرتبط با وزن معمولاً نتیجه چندین عامل مانند سبک زندگی، تغذیهای و زیستی است که بهمرور تعادل هورمونی بدن را بر هم میزنند. یکی از مهمترین عوامل، الگوی غذایی نامناسب است. مصرف مداوم غذاهای فرآوریشده، قندهای ساده و چربیهای ناسالم میتواند تعادل هورمونهایی مانند انسولین و لپتین را مختل کند. این نوع تغذیه بدن را در وضعیت ذخیره انرژی نگه میدارد و مانع تنظیم طبیعی اشتها میشود.
کمخوابی یا خواب بیکیفیت نیز نقش قابلتوجهی دارد. اختلال در ریتم خواب باعث افزایش گرلین و کاهش لپتین میشود؛ ترکیبی که به افزایش اشتها و کاهش احساس سیری منجر میشود. همزمان، خواب ناکافی میتواند سطح کورتیزول را بالا نگه دارد و زمینهساز چاقی شکمی شود. استرس از دیگر عوامل مهم است. فشار روانی طولانیمدت، محور هورمونی استرس را فعال نگه میدارد و با افزایش پایدار کورتیزول، تعادل بدن را بر هم میزند. این وضعیت حتی در افراد با تغذیه نسبتاً سالم نیز میتواند به افزایش وزن منجر شود. عوامل دیگری مانند کمتحرکی، افزایش سن، تغییرات هورمونی طبیعی در مراحل مختلف زندگی، برخی بیماریها و مصرف بعضی داروها نیز میتوانند در ایجاد یا تشدید اختلال هورمونی نقش داشته باشند.
نقش تغذیه در تنظیم هورمونهای چاقی
تغذیه یکی از مؤثرترین ابزارها برای تنظیم هورمونهای مرتبط با وزن است، زیرا بسیاری از هورمونها مستقیماً به کیفیت، ترکیب و زمانبندی دریافت غذا واکنش نشان میدهند. رژیم غذایی سرشار از قندهای ساده و کربوهیدراتهای تصفیهشده باعث نوسانات شدید قند خون و افزایش ترشح انسولین میشود. این وضعیت، در بلندمدت مقاومت به انسولین را تقویت کرده و بدن را در حالت ذخیره چربی نگه میدارد. در مقابل، مصرف کربوهیدراتهای پیچیده، فیبر غذایی و پروتئین کافی به تثبیت قند خون و بهبود پاسخ هورمونی کمک میکند.
پروتئین نقش مهمی در تنظیم اشتها دارد. دریافت کافی پروتئین میتواند سطح گرلین را کاهش داده و احساس سیری پایدارتر ایجاد کند. همزمان، مصرف چربیهای سالم مانند اسیدهای چرب غیراشباع به کاهش التهاب و بهبود عملکرد لپتین کمک میکند؛ عاملی که برای کنترل اشتها و جلوگیری از پرخوری اهمیت دارد. نکته دیگر، زمانبندی وعدههای غذایی است. وعدههای نامنظم، حذف طولانیمدت غذا یا رژیمهای بسیار محدودکننده میتوانند باعث افزایش هورمونهای گرسنگی و استرس شوند.
نقش خواب در تعادل هورمونهای مرتبط با وزن
خواب یکی از پایههای اصلی تنظیم هورمونهای مؤثر بر وزن است، اما اغلب کمتر از تغذیه و ورزش جدی گرفته میشود. در طول خواب، بدن بسیاری از فرآیندهای هورمونی خود را بازتنظیم میکند و هرگونه اختلال در این چرخه میتواند مستقیماً بر اشتها و وزن اثر بگذارد. کمخوابی یا خواب بیکیفیت باعث افزایش ترشح گرلین و کاهش لپتین میشود؛ ترکیبی که به افزایش احساس گرسنگی و کاهش سیری منجر میشود. در چنین شرایطی، فرد تمایل بیشتری به مصرف غذاهای پرکالری و شیرین پیدا میکند. این تغییرات حتی پس از چند شب کمخوابی قابل مشاهده هستند. از سوی دیگر، اختلال خواب سطح کورتیزول را بالا نگه میدارد. کورتیزول بالا هم ذخیره چربی شکمی را افزایش میدهد، هم حساسیت بدن به انسولین را نیز کاهش میدهد. نتیجه این فرآیند، کند شدن متابولیسم و دشوارتر شدن کاهش وزن است، حتی اگر الگوی غذایی تغییر کرده باشد. نکته مهم این است که خواب کافی به حفظ ریتم شبانهروزی هورمونها کمک میکند. ترشح بسیاری از هورمونها به ساعت زیستی بدن وابسته است و بینظمی در زمان خواب و بیداری میتواند این هماهنگی را بر هم بزند. به همین دلیل، خواب منظم و کافی بخشی جداییناپذیر از کنترل وزن سالم محسوب میشود.
نقش استرس و سبک زندگی در هورمون چاقی
استرس و سبک زندگی مدرن از عوامل پنهان اما بسیار اثرگذار بر تعادل هورمونی بدن هستند. زمانی که بدن بهطور مداوم در معرض فشارهای روانی، کاری یا عاطفی قرار میگیرد، محور هورمونی استرس فعال میماند و این وضعیت میتواند بهصورت مستقیم بر افزایش وزن اثر بگذارد.
استرس مزمن باعث ترشح پایدار کورتیزول میشود. کورتیزول بالا بدن را در حالت «حفظ انرژی» قرار میدهد؛ حالتی که در آن چربیسوزی کاهش مییابد و ذخیره چربی، بهویژه در ناحیه شکم، افزایش پیدا میکند. این نوع چاقی اغلب حتی با رژیمهای معمول نیز بهسختی کنترل میشود، زیرا عامل اصلی همچنان فعال باقی مانده است. سبک زندگی کمتحرک، نشستنهای طولانیمدت و نبود فعالیت بدنی منظم نیز تعادل هورمونهایی مانند انسولین و لپتین را مختل میکند. در چنین شرایطی، بدن پیامهای سیری و مصرف انرژی را بهدرستی دریافت نمیکند و تمایل به افزایش وزن بیشتر میشود. این اثر زمانی تشدید میشود که استرس و کمتحرکی همزمان وجود داشته باشند.
علاوه بر این، بینظمی در برنامه روزانه، استفاده بیشازحد از صفحهنمایشها، حذف زمان استراحت و ناتوانی در ریکاوری ذهنی، همگی به اختلال ریتم هورمونی بدن دامن میزنند.
آیا آزمایش هورمونی برای چاقی لازم است؟
آزمایش هورمونی برای همه افراد دارای اضافهوزن ضروری نیست، اما در برخی شرایط میتواند نقش کلیدی در تشخیص علت چاقی داشته باشد. زمانی که افزایش وزن برخلاف انتظار و بدون پاسخ مناسب به اصلاح تغذیه و فعالیت بدنی رخ میدهد، بررسی وضعیت هورمونی اهمیت پیدا میکند. از دیدگاه بالینی، آزمایشهای هورمونی معمولاً زمانی توصیه میشوند که چاقی با علائم دیگری همراه باشد؛ مانند خستگی شدید، اختلال خواب، تغییرات واضح در اشتها، افزایش چربی شکمی، نامنظمی قاعدگی در زنان یا کاهش توده عضلانی در مردان. در این موارد، احتمال وجود اختلال هورمونی بیشتر مطرح میشود.
آزمایشها ممکن است شامل بررسی هورمونهای تیروئیدی، انسولین، برخی هورمونهای جنسی یا شاخصهای مرتبط با محور استرس باشند. نکته مهم این است که تفسیر نتایج آزمایش باید حتماً توسط پزشک انجام شود. مقادیر عددی هورمونها بهتنهایی کافی نیستند و باید در کنار علائم بالینی، سبک زندگی و سابقه فرد بررسی شوند. انجام خودسرانه آزمایش یا درمان بر اساس نتایج خام میتواند گمراهکننده باشد.
راهکارهای علمی برای کنترل وزن با تنظیم هورمونها
کنترل وزن پایدار زمانی امکانپذیر است که بهجای تمرکز صرف بر عدد کالری، تنظیم هورمونهای مؤثر بر اشتها، متابولیسم و ذخیره چربی در اولویت قرار گیرد. رویکردهای علمی نشان میدهند که اصلاح همزمان چند عامل کلیدی میتواند تعادل هورمونی بدن را بهتدریج بازگرداند و کاهش وزن را ماندگارتر کند. در ادامه، مهمترین راهکارها بهصورت تفکیکشده بررسی میشوند.
اصلاح الگوی غذایی
اصلاح الگوی غذایی مهمترین و پایهایترین راهکار برای تنظیم هورمونهای مرتبط با چاقی است. بسیاری از هورمونهای مؤثر بر وزن، از جمله انسولین، لپتین و گرلین، مستقیماً تحتتأثیر نوع و کیفیت تغذیه قرار دارند. به همین دلیل، تمرکز اصلی باید بر انتخاب هوشمندانه مواد غذایی باشد، نه صرفاً کاهش کالری.
الگوی غذایی نامنظم، مصرف مداوم قندهای ساده و غذاهای فرآوریشده باعث نوسان شدید قند خون و افزایش ترشح انسولین میشود. این وضعیت بهمرور مقاومت به انسولین را تقویت کرده و بدن را در حالت ذخیره چربی نگه میدارد. در مقابل، رژیم غذایی متعادل با تأکید بر فیبر، پروتئین کافی و چربیهای سالم، به تثبیت قند خون و کاهش فشار هورمونی کمک میکند.
نکته مهم دیگر، پرهیز از رژیمهای بسیار محدودکننده است. محدودیت شدید کالری میتواند باعث افزایش گرلین و فعالشدن پاسخ استرسی بدن شود؛ حالتی که کاهش وزن را ناپایدار و بازگشت وزن را محتمل میکند. الگوی غذایی پایدار و قابلتداوم، بدن را از نظر هورمونی در وضعیت امنتری قرار میدهد و مسیر کاهش وزن را هموارتر میسازد.
فعالیت بدنی مناسب
فعالیت بدنی منظم یکی از مؤثرترین ابزارها برای تنظیم هورمونهای مرتبط با وزن است، زیرا بهطور مستقیم بر حساسیت به انسولین، سطح کورتیزول و متابولیسم پایه بدن اثر میگذارد. برخلاف تصور رایج، نقش ورزش تنها در سوزاندن کالری خلاصه نمیشود، بلکه اثر اصلی آن در بهبود عملکرد هورمونی بدن است.
تمرینات بدنی، بهویژه تمرینات مقاومتی، باعث افزایش یا حفظ توده عضلانی میشوند. عضله بافتی فعال از نظر متابولیک است و افزایش آن باعث بالا رفتن مصرف انرژی در حالت استراحت میشود. این فرآیند به کاهش ذخیره چربی و بهبود پاسخ بدن به هورمونهایی مانند انسولین و لپتین کمک میکند. فعالیت بدنی منظم همچنین میتواند سطح کورتیزول را کاهش دهد و پاسخ بدن به استرس را متعادلتر کند. ورزشهای شدید و فرسایشی در کوتاهمدت ممکن است اثر معکوس داشته باشند، اما فعالیت متعادل و پایدار، نقش محافظتی برای تعادل هورمونی ایفا میکند.
بهبود خواب و مدیریت استرس
خواب کافی و مدیریت استرس از مهمترین عوامل غیرتغذیهای در تنظیم هورمونهای مرتبط با وزن هستند. اختلال در این دو حوزه میتواند حتی در صورت رعایت رژیم غذایی و فعالیت بدنی، فرآیند کاهش وزن را مختل کند. دلیل این موضوع، وابستگی مستقیم بسیاری از هورمونها به ریتم شبانهروزی و وضعیت روانی بدن است.
کمخوابی باعث افزایش ترشح گرلین و کاهش لپتین میشود؛ ترکیبی که به افزایش اشتها و کاهش احساس سیری منجر میشود. همزمان، خواب ناکافی سطح کورتیزول را بالا نگه میدارد و بدن را در وضعیت ذخیره چربی قرار میدهد. این اثرات هورمونی حتی با چند شب خواب نامنظم قابل مشاهده هستند و در صورت تداوم، زمینهساز چاقی شکمی میشوند.
پیشنهاد عملی: ۷ الی ۹ ساعت خواب بیوقفه و با کیفیت در شب. این امر برای تنظیم گرلین، لپتین و کورتیزول ضروری است. تاریک کردن محیط خواب، خنک نگه داشتن اتاق و اجتناب از صفحات نور آبی قبل از خواب توصیه میشود.
مدیریت استرس نیز نقش مکمل دارد. استرس با فعال نگهداشتن محور هورمونی استرس، تعادل بدن را بر هم میزند و مقاومت به انسولین و ذخیره چربی را تشدید میکند. کاهش استرس از طریق تنظیم زمان استراحت، آرامسازی ذهن و ایجاد تعادل بین کار و زندگی، به بدن اجازه میدهد به وضعیت هورمونی پایدار بازگردد.
پیشنهاد عملی: انجام منظم تکنیکهایی مانند مدیتیشن، تمرینات تنفسی عمیق (مانند تنفس دیافراگمی)، یوگا یا پیادهروی در طبیعت، به کاهش سطح کورتیزول کمک میکند.
درمانهای پزشکی و دارویی (در صورت نیاز)
درمانهای دارویی زمانی مطرح میشوند که بررسیهای پزشکی نشان دهد اختلال هورمونی مشخص یا چاقی مقاوم به اصلاح سبک زندگی وجود دارد. این داروها با هدف تنظیم مسیرهای هورمونی، کاهش اشتها، بهبود متابولیسم یا اصلاح اختلال زمینهای تجویز میشوند و باید حتماً تحت نظر پزشک مصرف شوند. در افرادی که مقاومت به انسولین دارند، داروهایی مانند متفورمین میتوانند با بهبود حساسیت سلولها به انسولین، ذخیره چربی را کاهش داده و روند کاهش وزن را تسهیل کنند. این دارو بیشتر در افراد مبتلا به پیشدیابت یا دیابت نوع ۲ کاربرد دارد.
در سالهای اخیر، داروهای مؤثر بر هورمونهای گوارشی و سیری مانند لیراگلوتاید و سماگلوتاید که روی مسیر هورمون GLP-1 اثر میگذارند، برای درمان چاقی مورد استفاده قرار گرفتهاند. این داروها با افزایش احساس سیری، کاهش اشتها و کند کردن تخلیه معده به کاهش وزن کمک میکنند. در صورت وجود کمکاری تیروئید، درمان با لووتیروکسین برای بازگرداندن سطح طبیعی هورمونهای تیروئیدی ضروری است. در این حالت، هدف اصلی درمان، اصلاح متابولیسم بدن است و کاهش وزن معمولاً بهصورت تدریجی و غیرمستقیم رخ میدهد.
در برخی افراد با اختلالات مشخص هورمونهای جنسی، ممکن است درمانهای هورمونی هدفمند تجویز شود؛ با این حال، این درمانها تنها در شرایط خاص و پس از ارزیابی دقیق خطر و فایده انجام میشوند و بههیچوجه درمان عمومی چاقی محسوب نمیشوند. نکته قابل توجه این است که هیچ دارویی بهتنهایی راهحل چاقی نیست. درمان دارویی زمانی بیشترین اثربخشی را دارد که در کنار اصلاح تغذیه، خواب، مدیریت استرس و فعالیت بدنی منظم انجام شود. مصرف خودسرانه یا استفاده از داروهای غیرمجاز میتواند تعادل هورمونی بدن را بیشتر مختل کرده و عوارض جدی ایجاد کند.
وقتی وزن، پیام هورمونها را بازگو میکند
چاقی همیشه نتیجه پرخوری یا کمتحرکی نیست؛ گاهی بدن در حال ارسال پیامهایی است که نادیده گرفته میشوند. هورمونها زبان پنهان این پیامها هستند و زمانی که تعادل آنها به هم میریزد، وزن بدن بهعنوان یکی از اولین نشانهها واکنش نشان میدهد. در چنین شرایطی، تمرکز صرف بر رژیمهای سخت یا ورزشهای فرسایشی میتواند مشکل را عمیقتر کند. نگاه علمی به چاقی هورمونی نشان میدهد که کنترل وزن پایدار نیازمند درک عملکرد بدن، اصلاح سبک زندگی و در صورت لزوم مداخله پزشکی هدفمند است. زمانی که تغذیه، خواب، استرس و فعالیت بدنی در هماهنگی با سیستم هورمونی قرار میگیرند، بدن بهجای مقاومت، همکاری میکند. توجه به هورمونها، یعنی شنیدن دقیقتر صدای بدن و انتخاب مسیری علمیتر برای حفظ سلامت در بلندمدت.
سوالات متداول
انسولین و لپتین بیشترین نقش را دارند، بهویژه زمانی که بدن نسبت به آنها دچار مقاومت میشود.
بله، مقاومت به لپتین باعث میشود مغز پیام سیری را دریافت نکند و اشتها افزایش یابد.
انسولین بالا یا مقاومت به انسولین ذخیره چربی در ناحیه شکم را افزایش میدهد.
بله، استرس مزمن با افزایش کورتیزول زمینهساز چاقی شکمی میشود.
کمکاری تیروئید باعث افزایش وزن و پرکاری معمولاً باعث کاهش وزن میشود.
در بسیاری موارد بله، بهویژه اگر تنظیم هورمونها همراه با اصلاح سبک زندگی باشد.
زمانی که کاهش وزن با رژیم و ورزش ممکن نیست یا علائم هورمونی وجود دارد.
بله، رژیم متعادل با کنترل قند خون و پرهیز از غذاهای فرآوریشده مؤثر است.







